GLP-1 Reseptör Agonistlerinin Ciddi Yan Etkileri
Prof. Dr. F. Cankat Tulunay
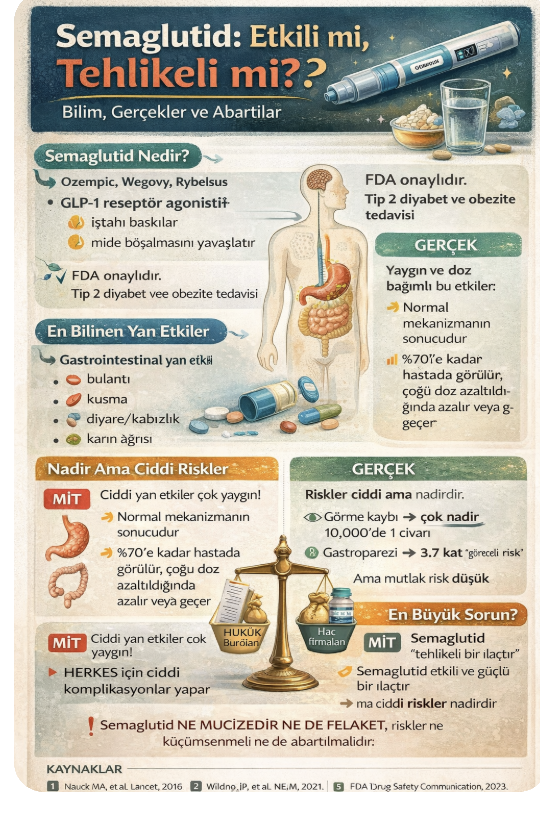
Son yıllarda semaglutid (Ozempic, Wegovy, Rybelsus) obezite ve tip 2 diyabet tedavisinde “devrimsel” bir ilaç olarak sunulmuştur. Ancak bu bilimsel hikayenin paralelinde, özellikle ABD’de hukuk bürolarının yürüttüğü agresif reklam kampanyalarıyla bu ilaçlar “tehlikeli ve ciddi zarar veren ajanlar” olarak da lanse edilmeye ve tazminat davaları hazırlıklarına başlanmıştır. Bu iki uç anlatı – bir yanda “mucize ilaç”, diğer yanda “yüksek tazminat potansiyeli taşıyan tehlikeli ürün” – bilimsel gerçekliğin önüne geçmektedir. Gerçekte semaglutid,etkil bir farmakolojik ajandır ve etkisi ile yan etkileri aynı biyolojik mekanizmadan kaynaklanır. GLP-1 reseptör agonistleri mide boşalmasını geciktirir, iştahı azaltır ve kilo kaybına yol açar. Ancak bu mekanizma aynı zamanda gastrointestinal yan etkilerin de temelini oluşturur (1)
Yan etkileri daha iyi anlamak için bu yazıda bahsettiğimiz istatistiki tanımları kısaca özetlersek konu daha iyi anlaşılabilir. Bilimsel yayınlarda sıkça karşılaşılan RR, HR, OR ve güven aralığı gibi kavramlar aslında oldukça basit fikirleri ifade etmektedir. Göreceli Risk (RR, Relative Risk) ve Tehlike Oranı (HR, Hazard Ratio), ilacı kullanan kişilerin belirli bir olayı yaşama ihtimalinin, kullanmayanlara kıyasla kaç kat farklı olduğunu gösterir. RR veya HR değeri 2,0 ise bu, olayın iki kat daha sık görüldüğü anlamına gelir; 1,0 ise fark olmadığını ifade eder. HR, zaman boyutunu da içerir.Olasılık Oranı (OR, Odds Ratio), özellikle nadir olaylarda kullanılır ve benzer şekilde yorumlanır. %95 Güven Aralığı (GA), gerçek etkinin hangi aralıkta olabileceğini gösterir. Eğer bu aralık 1 değerini içeriyorsa sonuç istatistiksel olarak anlamlı değildir. Yüksek bir RR veya HR değeri tek başına riskin büyüklüğünü göstermez. Mutlak risk, örneklem büyüklüğü ve güven aralığı birlikte değerlendirilmelidir.
Semaglutidler ile ilgili klinik çalışmaların en tutarlı bulgusu gastrointestinal yan etkilerdir. Bulantı, kusma, diyare, kabızlık ve karın ağrısı semaglutid kullanan hastalarda oldukça yaygındır ve çoğu zaman doz bağımlıdır. Bu yan etkiler genellikle geçicidir, ancak bazı hastalarda tedavinin kesilmesine yol açacak kadar şiddetli olabilir (1,2). Daha önemli olan ise nadir fakat ciddi gastrointestinal komplikasyonlardır. Son yıllarda özellikle gastroparezi (mide boşalmasının ileri derecede gecikmesi), ileus ve bağırsak obstrüksiyonu (tıkanması) gibi durumlar ile semaglutid kullanımı arasında ilişki bildirilmiştir. ABD Gıda ve İlaç Dairesi (FDA), bu tür risklere dikkat çekerek ürün etiketlerinde güncellemeler yapılmasını istemiştir (3). Büyük gözlemsel çalışmalarda gastroparezi riskinde yaklaşık 3–4 kat, bağırsak tıkanıklığında 4 kata yakın ve pankreatitte daha yüksek relatif risk artışları bildirilmiştir (4).
Semaglutid ile ilişkilendirilen en dikkat çekici yan etkilerden birisi görme kaybıdır. Özellikle non-arteritik anterior iskemik optik nöropati (NAION), göz sinirinin aniden yeterli kan akışını yitirmesiyle gelişen, ağrısız ve ani başlangıçlı görme kaybına yol açan ciddi bir tablodur. GLP-1 ilaçlarıyla olası ilişkisi 2024 yılından itibaren yoğun biçimde araştırılmakta olup mevcut veriler henüz tutarlı bir tablo ortaya koymamaktadır. Hathaway ve ark.’nın çalışmasında semaglutid kullanan diyabetik hastalarda NAION riskinde artış bildirilmiştir (5) Ancak bu çalışma sınırlı sayıda vakaya dayanmakta ve güven aralığı geniştir. Buna karşılık daha büyük çok uluslu analizlerde anlamlı risk artışı gösterilememiştir (6). Avrupa İlaç Ajansı (EMA), bu durumu “çok nadir yan etki” olarak değerlendirmiştir (7). Ayrıca diyabet, hipertansiyon ve obezite gibi durumların kendisi zaten NAION için güçlü risk faktörleridir.
Diyabetik retinopati, göz ağındaki küçük damarların zarar görmesiyle ortaya çıkan ve ilerlediğinde körlüğe yol açabilen bir komplikasyondur. Semaglutid kullanımıyla birlikte kan şekerinin hızla düşmesi, mevcut retinopatinin geçici olarak kötüleşmesine neden olabilmektedir. SUSTAIN-6 çalışmasında retinopati komplikasyonu artışı gösterilmiştir (8).
Bunun dışında safra kesesi hastalıkları, pankreatit, anestezi sırasında aspirasyon riski ve aşırı kilo kaybına bağlı malnütrisyon gibi çeşitli komplikasyonlar da literatürde yer almaktadır (9). Kardiyovasküler riskler açısından GLP-1 agonistlerinin genel olarak koruyucu etkileri gösterilmiş olsa da, bazı hasta gruplarında risk profilinin dikkatle değerlendirilmesi gerektiği açıktır (10). Gerçek dünya verileri (real-world studies) bu tartışmaya farklı bir boyut eklemektedir (11).
GLP-1 reseptörlerinin tiroid bezindeki C hücrelerinde bulunduğu bilinmektedir. Hayvan çalışmalarında bu hücrelerde tümör gelişimi gösterilmiş ve bu bulgular FDA tarafından siyah kutu uyarısına dönüştürülmüştür (12). Ancak insan verilerine bakıldığında tablo bu kadar net değildir. Bazı çalışmalarda risk artışı bildirilmiş olsa da (13), daha geniş ve metodolojik olarak güçlü çalışmalarda bu ilişki doğrulanmamıştır (14). Dahası, meta-analizlerde elde edilen sonuçların “fragility index” değerinin son derece düşük olması, yani tek bir vaka değişikliğinin sonucu tamamen tersine çevirebilmesi, bu kanıtın ne kadar kırılgan olduğunu açıkça ortaya koymaktadır (15). Ek kohort çalışmaları ve düzenleyici kurum değerlendirmeleri de bu belirsizliği ortadan kaldırmak bir yana, sürdürmektedir (16).
Pankreatit, GLP-1 agonistleri ile en çok tartışılan konulardan biridir. Ancak büyük randomize çalışmalar bu riskin anlamlı olmadığını göstermektedir (17). Meta-analizlerde relatif risk artışı görülse de mutlak risk son derece düşüktür (18). Klinik değerlendirme yazıları ve gözlemsel çalışmalar bu bulguları desteklemektedir (19,20). Farmakovijilans verileri sinyal üretmekle birlikte nedensellik göstermez (21).
Tüm bu veriler birlikte değerlendirildiğinde, semaglutid etkili ancak yan etkisiz olmayan bir ilaçtır. Gastrointestinal yan etkiler yaygın, ciddi komplikasyonlar ise nadirdir. NAION için kanıtlar çelişkilidir, tiroid kanseri için şimdilik net bir nedensellik yoktur ve pankreatit açısından büyük çalışmalar genel olarak güven vericidir. Bugün karşı karşıya olduğumuz temel sorun, ilacın kendisinden çok, onun etrafında oluşan anlatıdır. Bilimsel gerçek, pazarlama ve hukuk söylemleri arasında sıkışmış durumdadır. Bu nedenle en doğru yaklaşım, ne bu ilaçları “mucize” olarak görmek ne de “tehlikeli felaket” olarak damgalamaktır. Klinik kararlar bireysel risk-yarar dengesi temelinde verilmelidir. Semaglutid ne mucizedir ne de felaket. Sorun, gerçeğin iki farklı çıkar grubu tarafından farklı şekillerde eğilip bükülmesidir.
Uzun Vadeli Kullanım ve Yeni Endikasyonlar
Mevcut veriler ışığında GLP-1 reseptör agonistlerinin uzun vadeli kullanımını sınırlayabilecek faktörler yalnızca nadir ciddi yan etkiler değil, aynı zamanda tedaviye bağlı kronik fizyolojik ve davranışsal etkiler olabilir. Özellikle gastrointestinal sistem üzerindeki etkiler — bulantı, kusma, kabızlık ve gecikmiş mide boşalması — klinik çalışmalarda en sık tedavi bırakma nedeni olarak öne çıkmaktadır ve uzun vadede tolerabiliteyi belirleyen ana faktör olmaya devam edebilir (22). Daha ileri uçta gastroparezi ve bağırsak motilite bozuklukları gibi durumlar, nadir olmakla birlikte, kronik kullanımda hasta seçimini kısıtlayabilecek potansiyele sahiptir (23).
İkinci önemli sınırlayıcı faktör, tedavinin kesilmesi sonrası gözlenen hızlı kilo geri dönüşüdür. Güncel veriler, GLP-1 agonistlerinin etkisinin büyük ölçüde ilacın aktif kullanımına bağlı olduğunu ve tedavi kesildiğinde kilo artışının tekrar başladığını göstermektedir. Bu durum, bu ilaçların pratikte “kronik kullanım gerektiren ajanlar” haline gelmesine yol açmakta ve uzun vadede hem maliyet hem de hasta uyumu açısından önemli bir sorun oluşturmaktadır (24).
Vücut kompozisyonu üzerindeki etkiler, GLP-1 reseptör agonistlerinin uzun vadeli kullanımında en az konuşulan ama klinik açıdan en kritik alanlardan biridir. Son çalışmalar, bu ilaçlarla sağlanan kilo kaybının yalnızca yağ dokusundan değil, aynı zamanda anlamlı bir kas kütlesi kaybı ile de gerçekleşebileceğini göstermektedir (25). Bu durum özellikle yaşlı hastalarda (sarkopeni riski taşıyan grupta) çok daha önemli hale gelir. Çünkü bu popülasyonda kas kaybı yalnızca estetik bir sorun değil; doğrudan fonksiyonel kapasiteyi, dengeyi, mobiliteyi ve bağımsız yaşamı belirleyen temel faktördür.
Yaşlı hastalarda ortaya çıkan kas kaybı, düşme riskinde artış, kırık insidansında yükselme, fiziksel dayanıklılıkta azalma ve hatta mortalite ile ilişkili olabilir. Ayrıca kas dokusu metabolik olarak aktif bir organ olduğundan, kas kaybı insülin duyarlılığını da olumsuz etkileyebilir ve paradoksal olarak metabolik faydanın bir kısmını sınırlayabilir. Bu nedenle kilo kaybının “toplam kilogram” üzerinden değerlendirilmesi, klinik olarak yanıltıcı olabilir; önemli olan kaybedilen ağırlığın bileşimidir.
GLP-1 agonistleri iştahı baskıladığı için toplam protein alımında da azalma görülebilir. Bu durum özellikle yaşlı hastalarda kas protein sentezini daha da baskılayarak sarkopeniyi hızlandırabilir. Yani ilaç, bir yandan kilo kaybı sağlarken diğer yandan kas kaybını artıran bir fizyolojik ortam oluşturabilir.
Bunun yanında hızlı kilo kaybına bağlı olarak ortaya çıkan estetik değişiklikler — halk arasında “Ozempic face” olarak adlandırılan yüz hacmi kaybı, deri elastikiyetinde azalma ve genel görünümde yaşlanma — özellikle kozmetik amaçlı kullanıcı gruplarında tedavi memnuniyetini azaltabilir. Ayrıca iştahın belirgin şekilde baskılanması, mikrobesin alımında azalma ve genel beslenme kalitesinde bozulmaya yol açarak uzun vadede klinik sonuçları olumsuz etkileyebilir.
Bu nedenle GLP-1 agonistleri ile tedavi edilen özellikle ileri yaş hastalarda yalnızca kilo kaybı değil, kas kütlesi, fonksiyonel durum ve beslenme kalitesi birlikte izlenmelidir. Aksi halde “başarılı kilo kaybı” olarak görülen tablo, gerçekte fonksiyonel kayıpla giden bir klinik kötüleşmeye dönüşebilir.
Psikiyatrik ve davranışsal etkiler konusunda mevcut veriler sınırlı, heterojen ve kesin bir sonuca ulaşmaktan uzaktır. Büyük ölçekli düzenleyici veri analizleri, GLP-1 reseptör agonistleri ile intihar düşüncesi veya ciddi psikiyatrik advers olaylar arasında güçlü ve tutarlı bir ilişki göstermemişti(26). Bu önemli bir bulgudur ve mevcut veriler bu ilaçların klasik anlamda “psikiyatrik toksisite” oluşturduğunu desteklememektedir.
Ancak bu durum, bu ilaçların merkezi sinir sistemi üzerindeki etkilerinin tamamen nötr olduğu anlamına gelmez. GLP-1 agonistleri yalnızca iştahı azaltmakla kalmaz; aynı zamanda beyindeki ödül sistemi, yeme davranışı ve dürtü kontrolü üzerinde de etkili olabilir. Bu nedenle bazı bireylerde yemekle ilişkili motivasyonun azalması, ödül algısında değişiklik, yeme davranışında belirgin kısıtlanma veya tam tersine düzensizlik gibi davranışsal değişiklikler ortaya çıkabilir.
Özellikle daha önce yeme bozukluğu (örneğin binge eating, anoreksiya spektrumu veya restriktif yeme davranışı) öyküsü olan hastalarda bu etkiler daha belirgin hale gelebilir. Bu grupta ilaç, mevcut davranışsal eğilimleri baskılamak yerine bazı durumlarda daha katı veya sağlıksız yeme paternlerini tetikleyebilir.
GLP-1 agonistleri belirgin bir psikiyatrik risk sinyali göstermemektedir; ancak davranışsal ve yeme ile ilişkili etkiler açısından tamamen nötr ilaçlar değildir. Bu nedenle özellikle psikiyatrik eş tanısı veya yeme davranışı bozukluğu öyküsü olan hastalarda tedavi öncesi değerlendirme ve yakın izlem klinik açıdan önemlidir.
GLP-1 agonistlerinin en dikkat çekici yeni kullanım alanlarından biri ise bağımlılık davranışları üzerindeki potansiyel etkileridir. Son yıllarda yapılan deneysel ve klinik çalışmalar, bu ilaçların alkol, nikotin ve bazı madde kullanım bozukluklarında craving’i azaltabileceğini göstermektedir (27,28). Bu etki, GLP-1 reseptörlerinin merkezi sinir sistemindeki ödül devreleri üzerindeki modülatör rolü ile açıklanmaktadır. Bu durum teorik olarak obezite ve bağımlılık gibi ortak nörobiyolojik temellere sahip hastalıkların birlikte tedavi edilebilmesi açısından önemli bir avantaj sağlayabilir. Ancak bu kullanım alanı henüz deneysel düzeydedir ve önemli sınırlılıkları vardır. Mevcut çalışmaların çoğu küçük örneklemli, kısa süreli ve kontrolsüzdür. Ayrıca bağımlılık hastalarında sık görülen gastrointestinal yan etkiler ve beslenme sorunları tedavi tolerabilitesini azaltabilir. Bu nedenle GLP-1 agonistlerinin bağımlılık tedavisindeki yeri henüz net değildir ve geniş ölçekli randomize kontrollü çalışmalara ihtiyaç vardır (29).
Bunun dışında tıkınırcasına yeme bozukluğu, polikistik over sendromu ve bariatrik cerrahi sonrası kilo geri alımı gibi alanlarda da kullanım artmaktadır. Ancak bu endikasyonların çoğunda kanıt düzeyi sınırlıdır ve geniş kullanım alanı ile birlikte risk-fayda dengesi daha karmaşık hale gelmektedir (30).
Genel olarak değerlendirildiğinde, GLP-1 agonistlerinin gelecekteki klinik kullanımını belirleyecek temel faktörler, nadir ciddi yan etkilerden çok, uzun dönem tolerabilite, kronik kullanım gerekliliği ve endikasyonların bilimsel kanıtın ötesine genişleme eğilimi olacaktır.
Bilimsellik mi, Pazarlama mı?
GLP-1 reseptör agonistlerinin yükselişi yalnızca bir farmakolojik başarı hikâyesi değildir; aynı zamanda modern ilaç ekonomisinin nasıl çalıştığını gösteren tipik bir örnektir. Bu ilaçlar klinik olarak etkili olmakla birlikte, etrafında oluşan anlatı, bilimsel verilerin ötesinde güçlü bir ekonomik yapı tarafından şekillendirilmektedir. Günümüzde obezite ve diyabet tedavisi, yalnızca bir sağlık sorunu değil, milyarlarca dolarlık bir küresel pazar haline gelmiştir ve GLP-1 agonistleri bu pazarın merkezine yerleşmiştir (31).
Bu noktada dikkat çekici olan, klinik etkinlik ile pazarlama anlatısı arasındaki farktır. Mevcut veriler bu ilaçların etkili olduğunu göstermektedir; ancak bu etki çoğu zaman “devrimsel” olarak sunulmaktadır. Oysa gerçek klinik kazanım, çoğu hasta için belirli sınırlar içindedir ve tedavinin kesilmesiyle geri dönüş eğilimi göstermektedir. Buna rağmen oluşturulan anlatı, bu ilaçları kronik kullanım gerektiren, uzun süreli ve geniş hasta popülasyonlarına yönelik bir “yaşam tarzı tedavisi” olarak konumlandırmaktadır. Bu durum, bilimsel gerçek ile ticari strateji arasındaki sınırın giderek bulanıklaştığını göstermektedi (32,33).
İlaç endüstrisinin bu alandaki stratejisi iki temel eksen üzerine kuruludur. Birincisi, hastalık tanımının genişletilmesi; ikincisi ise tedavi süresinin uzatılmasıdır. Obezite tanımının genişlemesi ve “kilo kontrolü”nün medikal bir hedef haline gelmesi, potansiyel hasta sayısını dramatik biçimde artırmıştır. Aynı zamanda tedavinin kesilmesi sonrası kilo geri dönüşü, bu ilaçları fiilen kronik kullanılması gereken ajanlar haline getirmektedir. Bu iki faktör birleştiğinde ortaya çıkan tablo şudur: sürekli hasta, sürekli ilaç ve sürekli gelir model (33).
Bu durum yalnızca ekonomik değil, aynı zamanda bilimsel üretim üzerinde de etkilidir. GLP-1 agonistleri ile ilgili çalışmaların önemli bir kısmı endüstri desteklidir ve bu durum literatürdeki sonuçların yorumlanmasında dikkatli olunması gerektiğini göstermektedir. Çalışma tasarımı, sonlanım noktaları ve veri sunumu, çoğu zaman ilacın klinik faydasını maksimum gösterecek şekilde yapılandırılabilmektedir.
Diğer tarafta ise hukuk sektörü yer almaktadır. Özellikle ABD’de GLP-1 agonistleri ile ilişkili yan etkiler üzerinden yürütülen toplu dava süreçleri, bu ilaçları “yüksek riskli ürün” olarak çerçevelemektedir. Böylece aynı ilaç, bir yanda “devrimsel tedavi”, diğer yanda “tehlikeli ajan” olarak iki uç anlatının merkezine yerleşmektedir. Bu durum, bilimsel verinin iki farklı ekonomik çıkar doğrultusunda yeniden yorumlandığını açıkça göstermektedir. Halen onlarca hukuk bürosu bu konuda reklam vererek semaglutide kullananları dava açmaya çağırmaktadır. Çok yakında bu davaları göreceğiz.
Uzun vadede bu ilaçların kullanımını kısıtlayacak en önemli faktör muhtemelen nadir ciddi yan etkiler değil, bu politik-ekonomik modelin sürdürülebilirliğidir. Kronik kullanım gerekliliği, yüksek maliyet ve genişleyen endikasyonlar, sağlık sistemleri üzerinde ciddi bir yük oluşturabilir. Bu nedenle önümüzdeki dönemde tartışma yalnızca “etkili mi, güvenli mi?” sorusu etrafında değil, aynı zamanda “kim için, ne kadar süreyle ve hangi maliyetle?” soruları etrafında şekillenecektir.
Sonuç olarak GLP-1 agonistleri modern farmakolojinin önemli bir başarısıdır; ancak bu başarı, bilimsel gerçeklik ile ekonomik çıkarların iç içe geçtiği bir alanda ortaya çıkmıştır. Bu nedenle bu ilaçları değerlendirirken yalnızca klinik veriye değil, bu verinin üretildiği ve sunulduğu ekonomik bağlama da bakmak gerekir.
KAYNAKLAR
- Wilding JPH et al. Once-Weekly Semaglutide in Adults with Overweight or Obesity. New England Journal of Medicine. 2021.
- Davies M et al. Semaglutide for Type 2 Diabetes. Lancet. 2017.
- U.S. Food and Drug Administration (FDA). Drug Safety Communication: GLP-1 receptor agonists label updates. 2023.
- Singh S et al. GLP-1 receptor agonists and gastrointestinal adverse events. JAMA Internal Medicine. 2023.
- Hathaway JT et al. Association of Semaglutide with Nonarteritic Anterior Ischemic Optic Neuropathy. JAMA Ophthalmology. 2024.
- European Medicines Agency (EMA). PRAC Safety Signal Assessment: Semaglutide and NAION. 2025.
- Marso SP et al. Semaglutide and Cardiovascular Outcomes (SUSTAIN-6). New England Journal of Medicine. 2016.
- Gerstein HC et al. Cardiovascular and renal outcomes with GLP-1 receptor agonists. Lancet. 2019.
- Barbanti P et al. Real-world effectiveness and tolerability of GLP-1 receptor agonists. Journal of Headache and Pain. 2021.
- Bezin J et al. GLP-1 receptor agonists and risk of thyroid cancer. Diabetes Care. 2023.
- Baxter SM et al. Thyroid cancer risk in GLP-1 RA users: population-based cohort. Thyroid. 2024.
- Vilsbøll T et al. Long-term safety of GLP-1 receptor agonists. Diabetes Obesity and Metabolism. 2026.
- Silverii GA et al. Fragility of evidence in GLP-1 RA meta-analysis. Diabetes Obesity and Metabolism. 2024.
- Pasternak B et al. Use of GLP-1 receptor agonists and risk of adverse outcomes. BMJ. 2024.
- EMA Pharmacovigilance Risk Assessment Committee Report. 2023.
- Marso SP et al. Liraglutide and Cardiovascular Outcomes (LEADER Trial). New England Journal of Medicine. 2016.
- Cao C et al. GLP-1 receptor agonists and pancreatitis risk. Endocrine. 2020.
- Wen J et al. Meta-analysis of pancreatitis risk with GLP-1 receptor agonists. Endocrinology Diabetes & Metabolism. 2025.
- Mehta AE et al. GLP-1 receptor agonists: clinical safety update. Cleveland Clinic Journal of Medicine. 2025.
- Abdelaal M et al. Real-world safety of GLP-1 receptor agonists. Diabetes Research and Clinical Practice. 2024.
- Alshammari TM. Pharmacovigilance analysis of GLP-1 receptor agonists. Frontiers in Pharmacology. 2024.
- Nauck MA, Meier JJ. GLP-1 receptor agonists: tolerability and gastrointestinal adverse effects. Diabetes Obes Metab. 2021.
- Camilleri M. Gastrointestinal adverse effects of GLP-1 receptor agonists. Gastroenterology. 2022.
- Wilding JPH et al. Weight regain after withdrawal of semaglutide. Diabetes Obes Metab. 2022.
- Murphy KG, Bloom SR. Effects of GLP-1 on body composition and muscle mass. Nat Rev Endocrinol. 2023.
- FDA Safety Review. GLP-1 receptor agonists and psychiatric adverse events. 2026.
- Hernández NS et al. GLP-1 receptor agonists in substance use disorders. Neurosci Biobehav Rev. 2024.
- Klausen MK et al. GLP-1 analogues and alcohol/nicotine intake reduction. Addiction Biology. 2023.
- Holst JJ et al. Translational potential of GLP-1 in addiction medicine. Lancet Psychiatry. 2025.
- Rubino D et al. Emerging off-label uses of GLP-1 receptor agonists. Obesity Reviews.2024.
- ICER. CGRP and GLP-1 targeted therapies: effectiveness and value assessment reports. Institute for Clinical and Economic Review.
- Evaluate Pharma. World Preview 2030: Pharmaceutical Market Outlook.
- Moynihan R, et al. Disease mongering and pharmaceutical expansion. BMJ. 2002.







